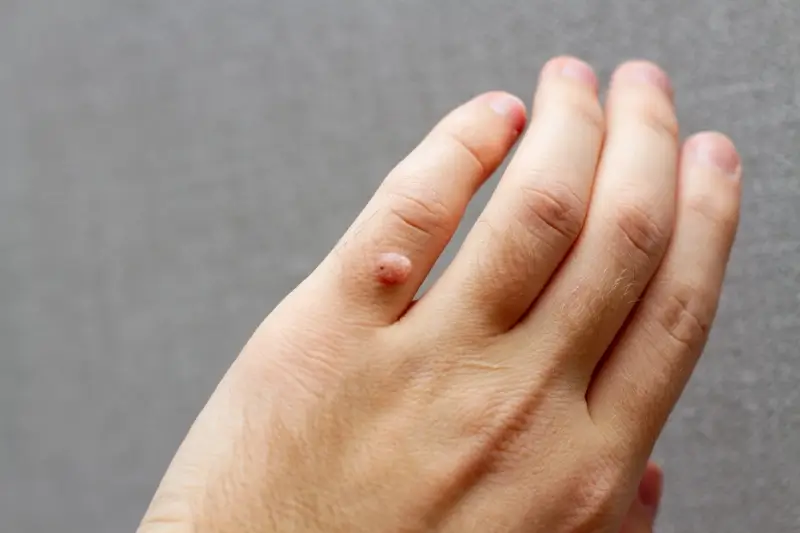
Główną przyczyną powstawania kurzajek jest infekcja wirusowa wywołana przez wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad 100 różnych typów tego wirusa, a każdy z nich może powodować powstawanie specyficznych rodzajów brodawek. Wirus HPV przenosi się przez bezpośredni kontakt skóra do skóry lub kontakt z zakażoną powierzchnią. Uszkodzona skóra, nawet mikroskopijne skaleczenia czy otarcia, stanowi otwartą drogę dla wirusa do wniknięcia do organizmu. Po wniknięciu wirus atakuje komórki naskórka, powodując ich nadmierny wzrost i namnażanie, co manifestuje się jako charakterystyczne narośle skórne. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych zmian, może być bardzo różny – od kilku tygodni do nawet kilku miesięcy. Wirus HPV jest bardzo powszechny w środowisku, a jego obecność można zaobserwować na przedmiotach codziennego użytku, poręczach, podłogach w miejscach publicznych, takich jak baseny, siłownie czy szatnie. Warto podkreślić, że nie każda ekspozycja na wirusa HPV prowadzi do rozwoju kurzajek. Odporność organizmu odgrywa tu kluczową rolę. Osoby z osłabionym układem odpornościowym, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy też po prostu w okresach obniżonej odporności, są bardziej podatne na rozwój infekcji i tym samym na powstawanie kurzajek.
Wirus HPV ma zdolność do przetrwania w pewnych warunkach środowiskowych, co ułatwia jego transmisję. Wilgotne i ciepłe środowiska, takie jak wspomniane już baseny, sauny czy pod prysznicami w obiektach sportowych, stwarzają idealne warunki do namnażania się wirusa i zwiększają ryzyko zakażenia. Dotykanie powierzchni, na których obecny jest wirus, a następnie dotykanie własnej skóry, zwłaszcza jeśli jest ona uszkodzona, to najczęstszy scenariusz przeniesienia infekcji. Co więcej, wirus HPV może być przenoszony z jednej części ciała na inną. Jeśli osoba ma już kurzajkę, poprzez dotykanie jej, a następnie dotykanie innej partii ciała, może doprowadzić do powstania nowych zmian. Zjawisko to nazywane jest samozakażeniem. Wirus HPV jest bardzo odporny i może przetrwać na powierzchniach przez długi czas, co czyni go trudnym do całkowitego wyeliminowania z otoczenia. Z tego powodu higiena osobista i unikanie miejsc potencjalnie skażonych są bardzo ważne w profilaktyce. Zrozumienie tej dynamiki przenoszenia jest kluczowe w kontekście zapobiegania rozprzestrzenianiu się brodawek.
Jak wirus brodawczaka ludzkiego wpływa na komórki skóry
Gdy wirus brodawczaka ludzkiego (HPV) dostanie się do naskórka, jego głównym celem stają się komórki warstwy podstawnej. Wirus wnika do tych komórek i integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza. Po zintegrowaniu się, wirus zaczyna wykorzystywać maszynerię komórkową gospodarza do własnej replikacji. Proces ten prowadzi do niekontrolowanego podziału komórek naskórka oraz do zmian w ich morfologii. Komórki te zaczynają dzielić się znacznie szybciej niż normalnie, tworząc charakterystyczne uwypuklenia i zgrubienia skóry, które obserwujemy jako kurzajki. Wirus HPV ma specyficzną zdolność do kierowania procesem dojrzewania komórek naskórka. Zazwyczaj komórki naskórka dojrzewają i rogowacieją w kierunku powierzchni skóry, ulegając ostatecznie złuszczeniu. W przypadku infekcji HPV proces ten jest zaburzony. Zakażone komórki mogą pozostać w stadium proliferacji, czyli aktywnego podziału, zamiast dojrzewać i ulegać keratynizacji. Prowadzi to do gromadzenia się dużej liczby nieprawidłowo zróżnicowanych komórek, które tworzą widoczną brodawkę. Niektóre typy wirusa HPV są bardziej onkogenne, co oznacza, że mogą zwiększać ryzyko rozwoju nowotworów, jednak większość typów powodujących kurzajki jest łagodna i nie prowadzi do zmian nowotworowych.
Mechanizm działania wirusa HPV jest wysoce specyficzny dla jego tropizmu tkankowego. Wirus preferuje namnażanie się w komórkach nabłonka płaskiego, który wyścieła skórę i błony śluzowe. Po wniknięciu do warstwy podstawnej naskórka, wirus rozpoczyna swoją cykl życiowy. Na początkowych etapach infekcji, gdy wirus znajduje się w głębszych warstwach naskórka, może być niewykrywalny dla układu odpornościowego. Dopiero gdy zakażone komórki migrują ku powierzchni skóry i zaczynają się intensywnie mnożyć, objawy infekcji stają się widoczne. Wirus HPV koduje białka E6 i E7, które odgrywają kluczową rolę w transformacji komórkowej. Białka te zakłócają działanie białek supresorowych nowotworów, takich jak p53 i Rb, które normalnie kontrolują cykl komórkowy i inicjują apoptozę (programowaną śmierć komórki) w przypadku uszkodzenia DNA. Hamując działanie tych białek, wirus HPV pozwala komórkom na nieograniczone mnożenie się, co prowadzi do powstania brodawki. Dodatkowo, wirus wpływa na proces keratynizacji, czyli tworzenia warstwy rogowej naskórka. Zamiast tworzyć jednolitą, ochronną barierę, komórki zakażone wirusem tworzą nieregularną masę, która stanowi charakterystyczny objaw kurzajki. Zrozumienie tego molekularnego mechanizmu działania wirusa pozwala na opracowanie bardziej ukierunkowanych terapii.
Czynniki sprzyjające rozwojowi kurzajek u dzieci i dorosłych
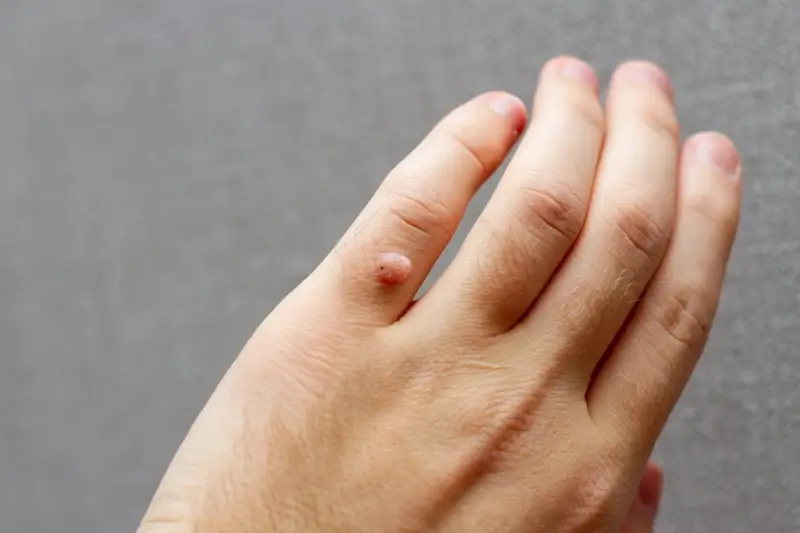
Jak powstają kurzajki?
Kolejnym istotnym czynnikiem jest uszkodzenie skóry. Nawet drobne skaleczenia, zadrapania, otarcia czy pęknięcia naskórka stanowią bramę dla wirusa HPV do wniknięcia do organizmu. Dlatego osoby pracujące fizycznie, narażone na urazy skóry, czy też osoby z problemami skórnymi, takimi jak egzema czy łuszczyca, mogą być bardziej podatne na infekcje. Wilgotne środowisko, jak wspomniano wcześniej, jest idealnym miejscem dla wirusa HPV. Częste korzystanie z basenów, saun, publicznych pryszniców bez odpowiedniego obuwia ochronnego znacząco zwiększa ryzyko zakażenia. Woda w takich miejscach może być siedliskiem wirusa, a wilgotna skóra jest bardziej podatna na jego wniknięcie. Długotrwałe moczenie skóry, na przykład podczas kąpieli, może prowadzić do jej rozmiękania i zwiększenia przepuszczalności. Warto również zwrócić uwagę na czynniki genetyczne, choć nie są one tak znaczące jak wymienione wcześniej. Niektórzy ludzie mogą mieć pewną predyspozycję do łatwiejszego zarażania się wirusem HPV lub do wolniejszego zwalczania infekcji, co może zwiększać ich podatność na rozwój brodawek. Wreszcie, brak odpowiedniej higieny osobistej, zwłaszcza w miejscach publicznych, oraz dzielenie się przedmiotami osobistymi, takimi jak ręczniki czy obuwie, mogą sprzyjać przenoszeniu wirusa.
Różne typy kurzajek i ich lokalizacja na ciele
Kurzajki przybierają różne formy w zależności od typu wirusa HPV, który je wywołuje, oraz od lokalizacji na ciele. Najczęściej spotykanym rodzajem są kurzajki zwykłe (verruca vulgaris), które najczęściej pojawiają się na dłoniach, palcach i stopach. Mają one zazwyczaj nieregularny kształt, są szorstkie w dotyku i mogą przypominać kalafior. Na stopach, szczególnie na podeszwach, występują kurzajki podeszwowe (verruca plantaris). Ze względu na nacisk podczas chodzenia, często są one wciśnięte w głąb skóry, mogą być bolesne i mieć tendencję do zrastania się w większe skupiska zwane mozaikami. Kolejnym typem są kurzajki płaskie (verruca plana), które zazwyczaj pojawiają się na twarzy, grzbietach dłoni i kolanach. Są one mniejsze, gładkie i często mają kolor skóry lub są lekko brązowe. Mogą występować w większej liczbie i tworzyć linie lub skupiska. Na powiekach i w okolicy narządów płciowych mogą pojawiać się kurzajki anogenitalne, które są wywoływane przez specyficzne typy wirusa HPV i wymagają odrębnego podejścia diagnostycznego i leczniczego. Brodawki nitkowate (verruca filiformis) to długie, cienkie narośle, które najczęściej pojawiają się na szyi, twarzy i powiekach. Ich obecność jest często związana z otarciami i wilgotnym środowiskiem.
Lokalizacja kurzajek ma znaczenie nie tylko dla ich wyglądu i objawów, ale także dla sposobu ich przenoszenia i leczenia. Kurzajki na dłoniach i stopach są szczególnie podatne na rozprzestrzenianie się, ponieważ te części ciała mają częsty kontakt z otoczeniem i innymi ludźmi. Dzieci często przenoszą wirusa z rąk na stopy, na przykład po dotknięciu kurzajki na ręce, a następnie dotknięciu stopy. Kurzajki na twarzy mogą być bardziej uciążliwe ze względów estetycznych i mogą być trudniejsze do ukrycia. W okolicy narządów płciowych, kurzajki anogenitalne mogą być objawem infekcji przenoszonej drogą płciową i wymagają szczególnej uwagi ze względu na potencjalne ryzyko rozwoju nowotworów. Warto zaznaczyć, że niektóre typy wirusa HPV, które powodują kurzajki, mogą mieć tropizm do określonych obszarów skóry. Na przykład, wirusy powodujące kurzajki zwykłe preferują obszary skóry narażone na mikrourazy, podczas gdy inne typy mogą preferować wilgotne środowiska lub błony śluzowe. Zrozumienie różnic między typami kurzajek i ich lokalizacją pozwala na lepsze dopasowanie metody leczenia i profilaktyki.
Profilaktyka i zapobieganie pojawianiu się nowych kurzajek
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem HPV oraz na wzmacnianiu naturalnej odporności organizmu. Jednym z kluczowych elementów profilaktyki jest dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po powrocie do domu, przed jedzeniem i po skorzystaniu z toalety publicznej, jest niezwykle ważne. W miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest zwiększone, takich jak baseny, siłownie czy szatnie, zaleca się noszenie obuwia ochronnego, na przykład klapek. Unikaj dzielenia się przedmiotami osobistymi, takimi jak ręczniki, obuwie czy przybory do pielęgnacji paznokci, ponieważ mogą one przenosić wirusa. Szczególną uwagę należy zwrócić na ochronę skóry przed uszkodzeniami. Należy jak najszybciej dezynfekować i opatrywać nawet drobne skaleczenia, otarcia czy pęknięcia naskórka, aby zminimalizować ryzyko wniknięcia wirusa. Utrzymywanie skóry w dobrej kondycji, nawilżanie jej, a także unikanie długotrwałego narażenia na wilgoć, może również pomóc w zapobieganiu infekcjom. Dbanie o zdrowy tryb życia, obejmujący zbilansowaną dietę, regularną aktywność fizyczną, odpowiednią ilość snu i unikanie stresu, przyczynia się do wzmocnienia układu odpornościowego, który jest naszą najlepszą bronią w walce z wirusami.
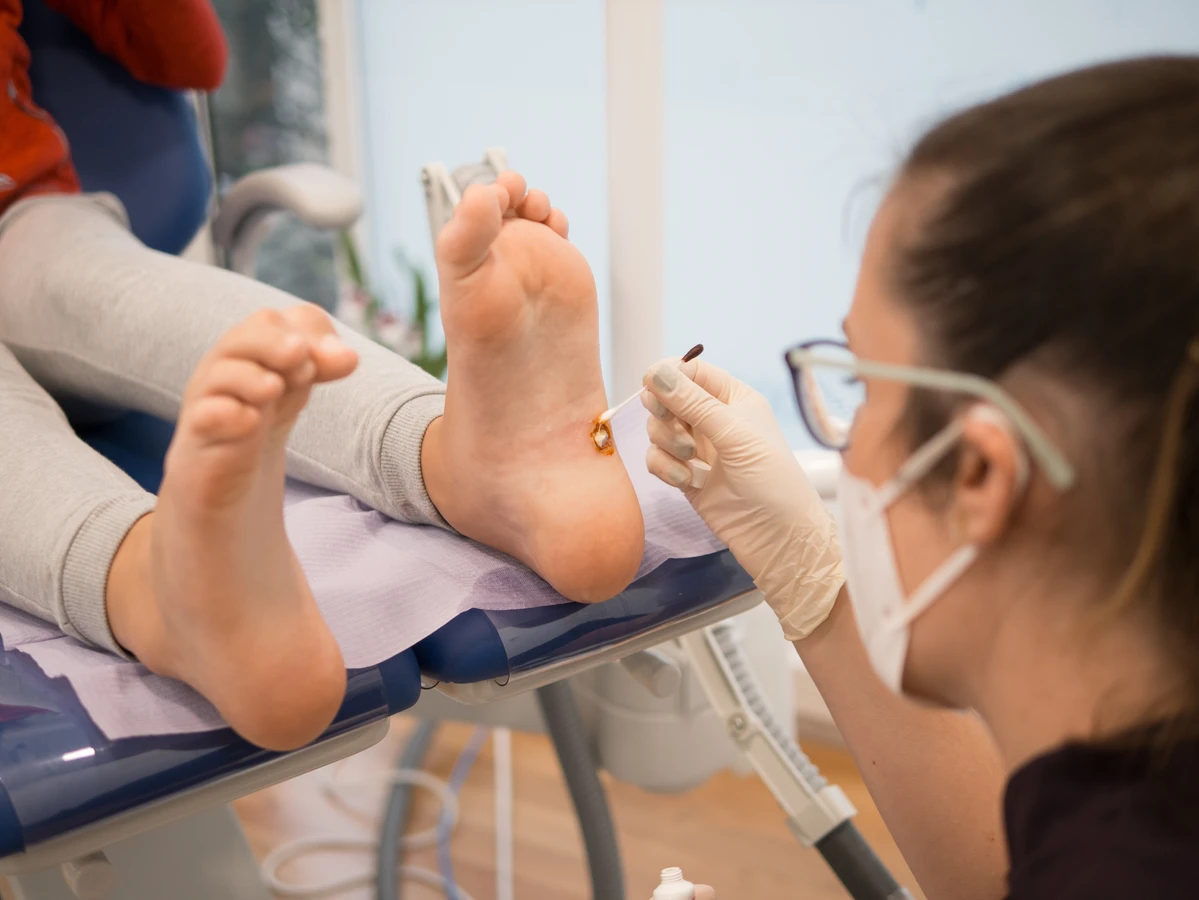
Warto również pamiętać o specyficznych środkach zapobiegawczych, które mogą być stosowane w pewnych sytuacjach. W przypadku osób, które mają tendencję do łatwego zarażania się kurzajkami lub u których kurzajki często nawracają, lekarz może zalecić stosowanie preparatów o działaniu miejscowo odkażającym lub wzmacniającym barierę ochronną skóry. W przypadku dzieci, edukacja na temat higieny i unikania dotykania potencjalnie zakażonych powierzchni jest kluczowa. Szczepienia przeciwko HPV, dostępne dla osób w określonym wieku, mogą zapobiegać infekcjom niektórymi typami wirusa, które są odpowiedzialne za rozwój brodawek narządów płciowych oraz niektórych nowotworów. Choć te szczepienia nie chronią przed wszystkimi typami wirusa HPV powodującymi kurzajki skórne, mogą znacząco zmniejszyć ogólne ryzyko infekcji. W przypadku posiadania kurzajek, należy unikać ich drapania czy wyrywania, ponieważ może to prowadzić do rozprzestrzeniania się wirusa na inne części ciała lub do zakażenia bakteryjnego. Stosowanie dedykowanych preparatów do usuwania kurzajek, zgodnie z zaleceniami lekarza lub farmaceuty, jest bezpieczniejszym podejściem. Pamiętajmy, że skuteczne zapobieganie kurzajkom to proces długoterminowy, wymagający konsekwencji i świadomości.
„`